Linfedema: qué es, causas, estadios y tratamiento integral
El linfedema se produce como consecuencia del fracaso en la capacidad de transporte linfático para drenar una región corporal. Por lo general, afecta a las extremidades, pero puede involucrar cualquier parte del cuerpo (cara, cuello, genitales, etc.) Se manifiesta por un incremento del volumen o hinchazón de una extremidad o región del cuerpo. Es una patología crónica, progresiva e incurable, aunque controlable.
El linfedema no es solo ‘hinchazón’, es una condición médica que requiere abordaje especializado para controlar el aumento del volumen del miembro y evitar complicaciones como las linfangitis que empeoran cada vez más la función linfática.
Un diagnóstico precoz permite controlar la progresión y mejorar la calidad de vida.
¿Qué es el linfedema y por qué se produce?
Además de su función inmunológica en la defensa del organismo, el sistema linfático es parte del sistema circulatorio y se encarga de drenar los tejidos para evitar el exceso de líquidos, proteínas y detritus celulares. Su ausencia total es incompatibles con la vida y a diario se encarga de recuperar entre 2 y 3 litros de linfa que vuelven al sistema venoso a través del confluente yugulo-subclavio.
Se denomina linfa al contenido que drenan los tejidos y que entra al sistema linfático. Además de líquidos contiene también proteínas, grasas y restos celulares o de partículas inertes. Es importante destacar que las características de la linfa varían según el órgano que drena.
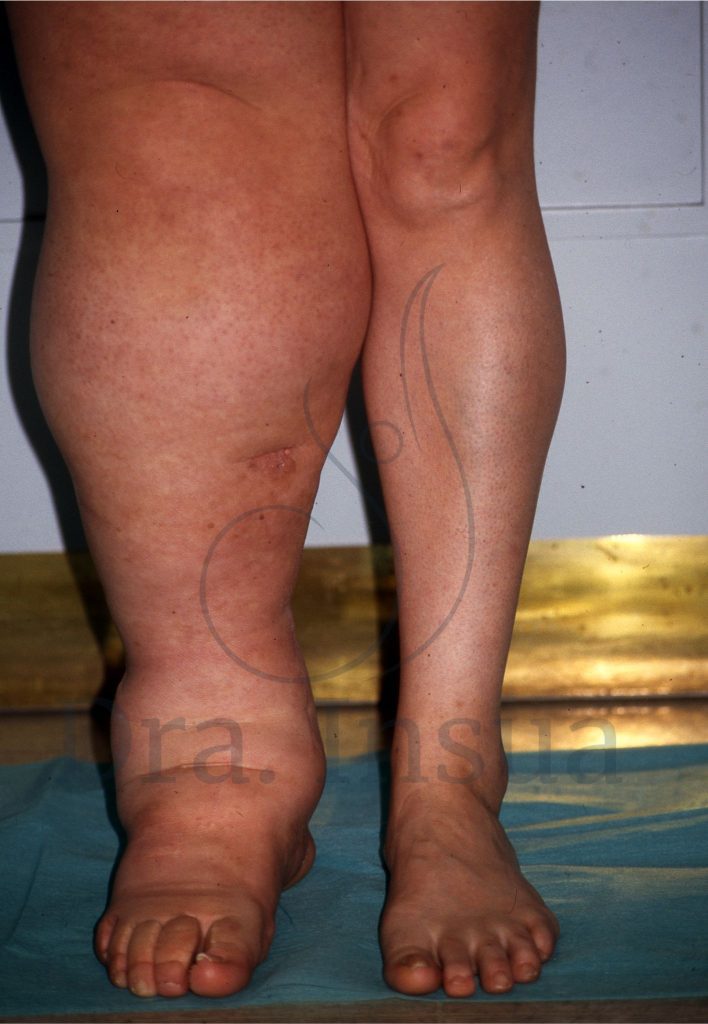
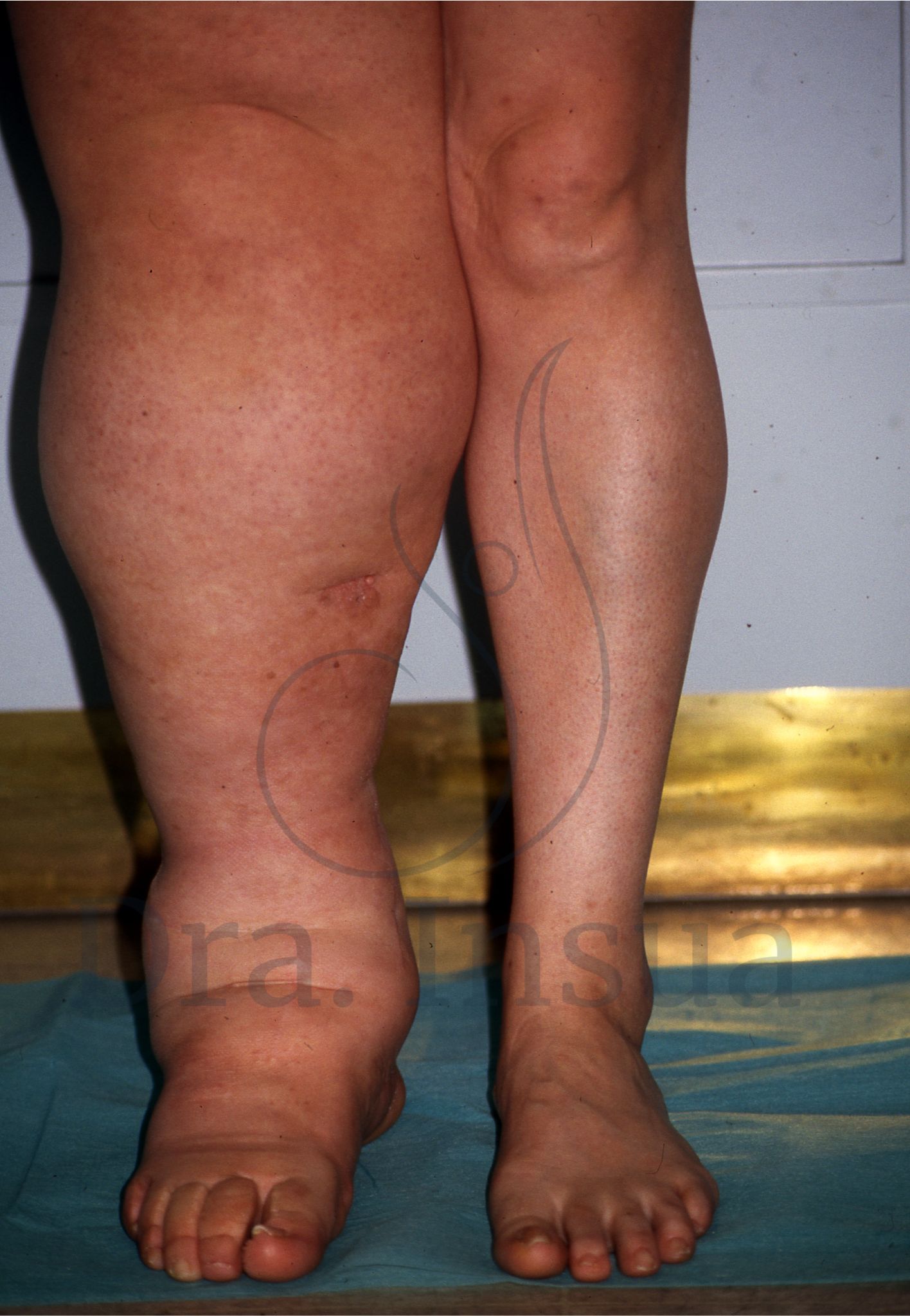
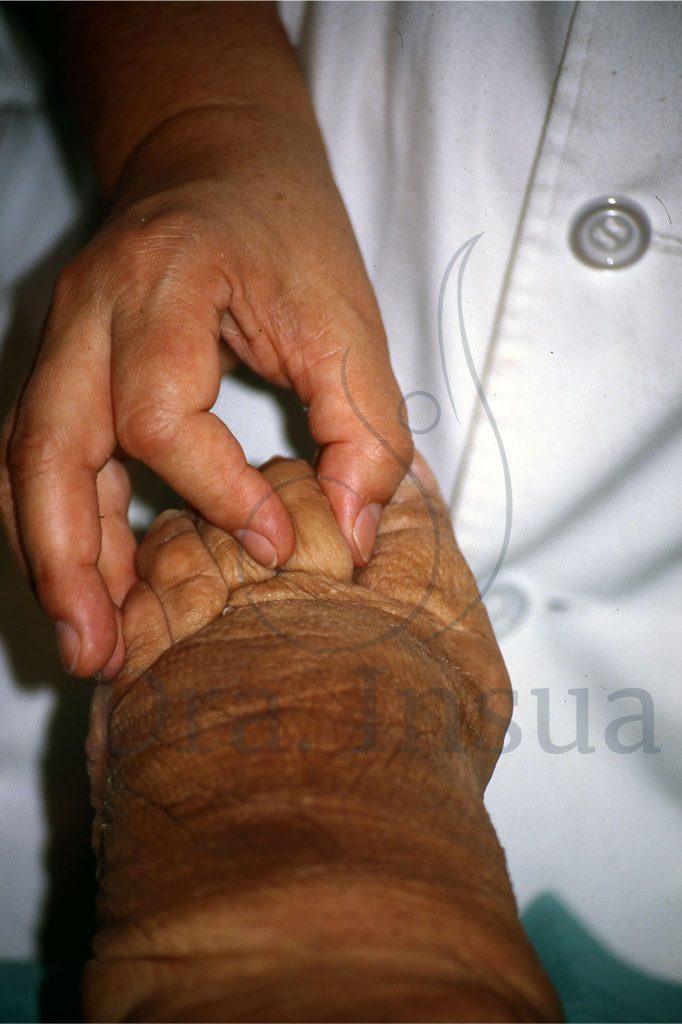
Linfedema primario del miembro inferior derecho en estadio avanzado.
Diferencia clave entre linfedema y lipedema.
De manera genérica, podemos considerar que la diferencia clave entre linfedema y lipedema es que el primero se produce por un exceso de líquidos (linfa) y el lipedema responde a un exceso de grasa. Existen otras diferencias como la afectación por sexos, mientras el linfedema puede afectar a hombres y mujeres, el lipedema es una alteración casi exclusiva de la mujer. Otras diferencias del linfedema son : su carácter evolutivo, la predisposición a las infecciones y la afectación cutánea.
Diferencia con la insuficiencia venosa.
Otra causa de edema (hinchazón de las extremidades) es la ocasionada por las varices o por cuadros de trombosis venosa profunda. El edema de causa venosa puede ser crónico o bien presentarse de forma aguda con riesgo de complicaciones graves como la embolia pulmonar.
Es imprescindible un adecuado diagnóstico clínico con la realización de Eco Doppler y pueden ser necesarios otros estudios.
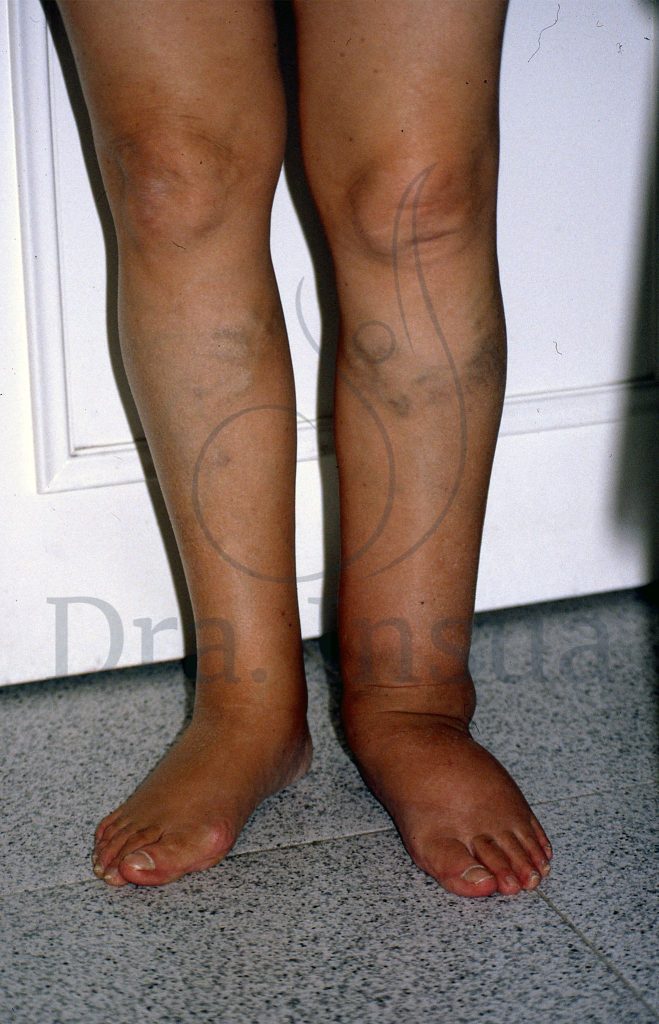
Linfedema primario del miembro inferior izquierdo asociado a malformación vascular. Obsérvese las dilataciones venosas asociadas ( varices secundarias).
Tipos de linfedema: primario y secundario
La afectación del sistema linfático puede ser primaria (o de causa desconocida) o secundaria a factores que obstruyen o lesionan un sistema linfático sano.
Entre los primeros puede ser congénito (están presentes desde el nacimiento) o desarrollarse más tardíamente (linfedema primario tardío).
En los países desarrollados, el linfedema secundario mas frecuente es el ocasionado por los tratamientos oncológicos, mientras que, en otros países, la principal causa es la filariasis.
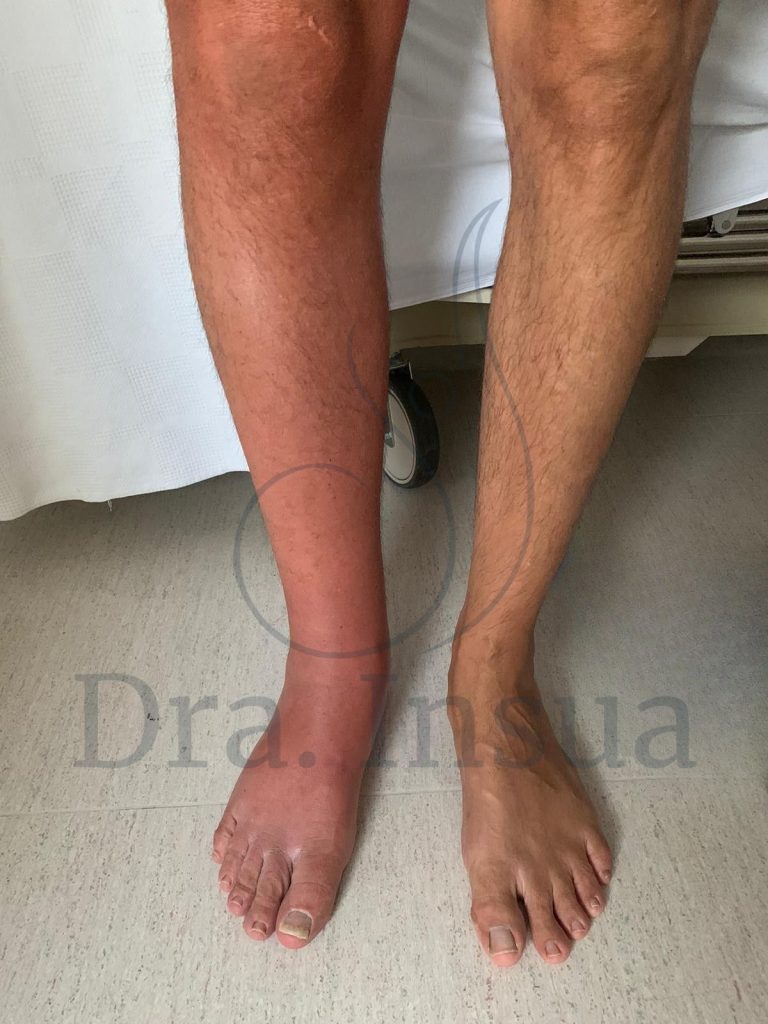
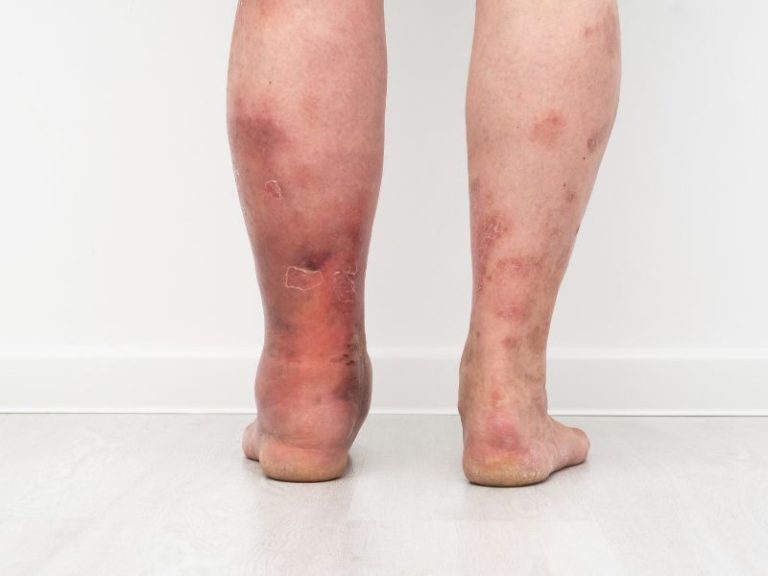
Linfedema primario del miembro inferior derecho. Se observa cambio de coloración por episodio de infección asociada ( erisipela).
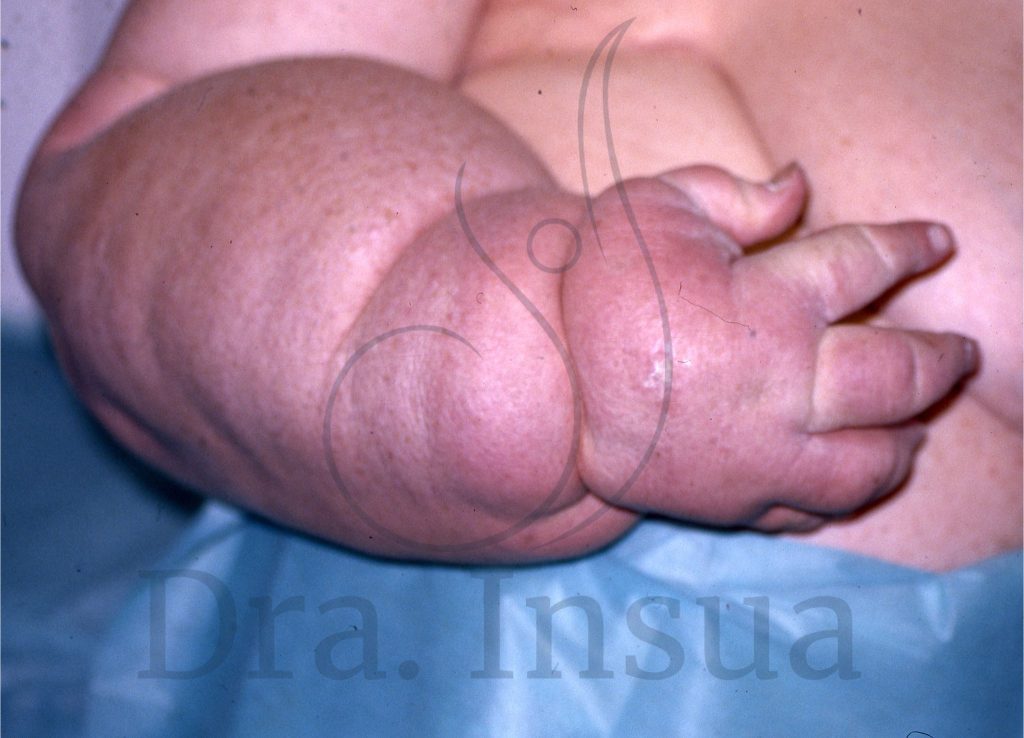
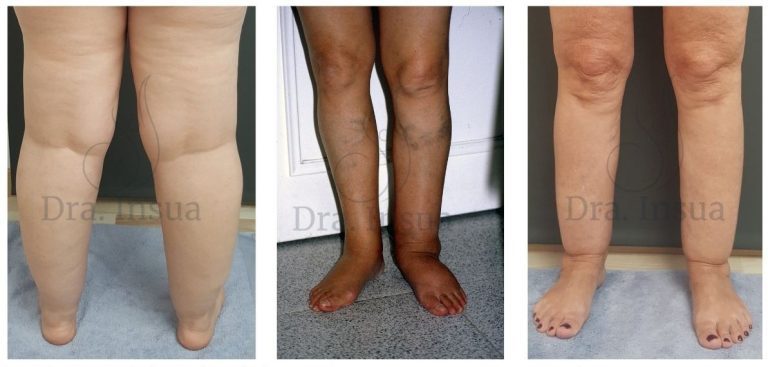
Linfedema secundario del miembro superior post mastectomía y vaciamiento ganglionar.
Síntomas y signos de alerta
El principal signo de alarma es la presencia de pesadez o hinchazón de un miembro especialmente cuando existen antecedentes de cirugías o tratamientos previos por cáncer (mama, próstata, ovario, melanoma…) ya que la exéresis de los ganglios linfáticos o la biopsia selectiva del ganglio centinela pueden condicionar una afectación del drenaje linfático que condiciones un linfedema a largo plazo. En otros casos, la presencia de edema recurrente del tobillo o del dorso del pie sin otras causas, puede ser una manifestación de una afectación congénita del sistema linfático.
El signo de Stemmer
El linfedema se caracteriza por una acumulación de linfa, es decir líquido rico en proteínas que puede afectar la piel con engrosamiento cutáneo. Además, a diferencia del lipedema, involucra el dorso del pie y los dedos. El signo de Stemmer es característico del linfedema, aunque no se presenta siempre (puede no estar presente en los estadios iniciales) y consiste en la dificultad de pellizcar la piel del dorso del segundo dedo del pie o de la mano y se debe al engrosamiento cutáneo.
– Fibrosis (endurecimiento de la piel).
A diferencia del lipedema, el linfedema no tratado es progresivo y compromete la piel del miembro afectado ocasionando fibrosis cutánea. En estadios avanzados pueden producirse fístulas o verrucosidades.
– Sensación de pesadez y limitación de movimiento.
La sensación de pesadez puede observarse en los estadios iniciales del linfedema mientras que la limitación del movimiento es más frecuente en los linfedemas secundarios de causa oncológica asociados a cicatrices o retracciones que limitan la movilidad del miembro empeorando a su vez el drenaje. En estadios avanzados como la elefantiasis , el tamaño del miembro y la afectación de la piel dificulta de manera severa la movilidad del mismo.
Clasificación: los estadios del linfedema (ISL)
- Estadio 0 (Latente): Sistema linfático dañado (por alteraciones congénitas- hipoplasia o aplasia- o secundario a obstrucción o daño quirúrgico) pero sin hinchazón visible. También llamado “linfostasis”. En este estadio es imprescindible la aplicación de pautas de prevención.
- Estadio I (Reversible): Disminuye al elevar el miembro. Fóvea positiva (se queda marca al apretar). El edema puede afectar solo la raíz del brazo (linfedema rizomélico) o todo el miembro.
- Estadio II (Irreversible espontáneamente): En este estadio se observan cambios de la consistencia del miembro y el volumen no se reduce con el reposo. Estos cambios pueden asociarse a fibrosis y en algunos casos incremento localizado del tejido graso. Es imprescindible el uso de métodos de diagnóstico complementarios como la ecografía para objetivar estos cambios.
- Estadio III (Elefantiasis): Cambios severos en la piel, volumen extremo se observa en estadios avanzados o con episodios de linfangitis de repetición
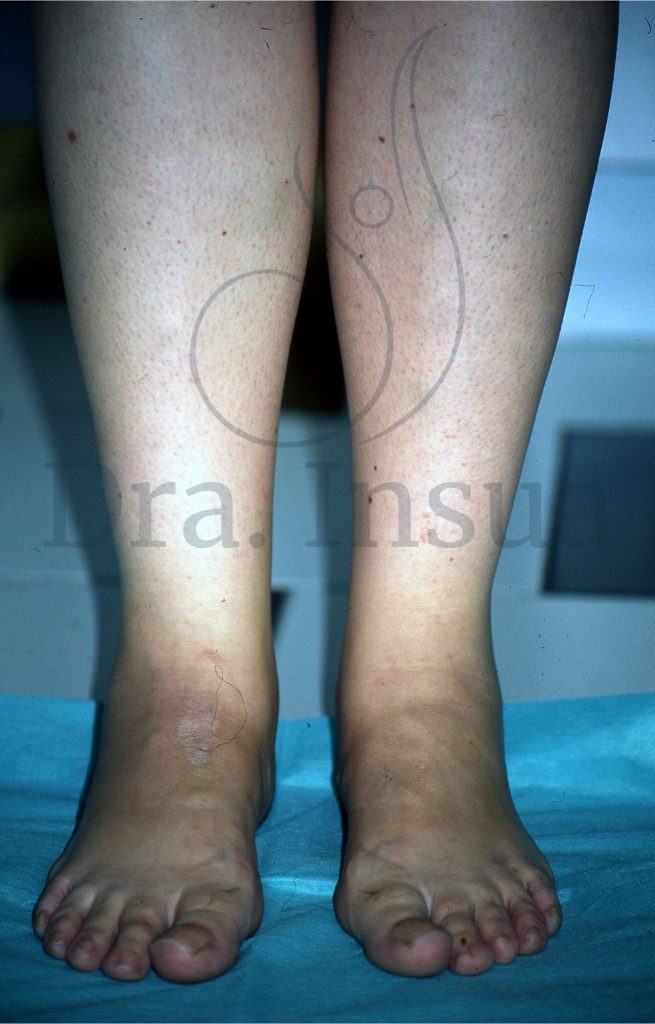
Linfedema primario tardío bilateral por hipoplasia linfática. Escaso edema a predominio del miembro izquierdo y compromiso del pie.
Diagnóstico médico especializado
- Historia clínica: Es fundamental un interrogatorio que profundice en los antecedentes personales, historia de cirugías o traumatismos previos que permitan sospechar una alteración del sistema linfático, así como un historial de edemas que afecten el dorso del pie. Una adecuada historia clínica permite sospechar linfedema en un elevado porcentaje de casos.
- Ecografía: Técnica no invasiva que permite explorar la piel y el panículo adiposo superficial. Es de gran valor para estudiar el grosor de la piel, presencia de “lagunas linfáticas”, etc.
- Linfogammagrafía: Es una prueba de medicina nuclear que utiliza un marcador que es absorbido por el sistema linfático y permite un estudio funcional del mismo (ganglios y conductos linfáticos ) . A pesar de la gran variabilidad en los protocolos y técnicas es de gran valor para orientar sobre la existencia de patología del sistema linfático.
- Otras técnicas de diagnóstico por imágenes: La presencia de edema subcutáneo unilateral adquiere una disposición característica en el caso del linfedema con un patrón en “panal de abejas” que puede observarse tanto en la tomografía computarizada como en la resonancia magnética.
- Verde de Indocianina (ICG): La técnica del verde de indocianina aporta un estudio anatómico de los linfáticos del miembro de utilidad cuando se plantean tratamiento quirúrgicos como microcirugías de derivación linfovenosa.
Tratamiento: la terapia descongestiva compleja (TDC)
Drenaje Linfático Manual (DLM): Las técnicas de drenaje linfático manual deben ser aplicadas por personal especializado y conocedor de la anatomía y patología linfática. Se trata de maniobras muy suaves que estimulan la contractilidad de los capilares linfáticos acompañando el drenaje de linfa hacia las regiones sanas. Existen múltiples maniobras y técnicas desarrolladas por diferentes escuelas (Vodder, Godoy, etc.)
Vendajes Multicapa y Prendas de Compresión: Junto con el DLM, la aplicación de vendajes inelásticos constituye la Terapia Descongestiva Compleja (TDC) que es la primera etapa del tratamiento del linfedema dirigida a reducir al máximo posible el volumen del miembro. Esta fase es seguida por el uso de prendas de compresión adaptadas y sesiones de mantenimiento ya que no debemos olvidar que se trata de una patología crónica que se controla pero que no se cura.
Ejercicios descongestivos (Miocinéticos): Junto con ejercicios de fuerza adecuados (y bajo control profesional) y pautas respiratorias; estos ejercicios tienen la finalidad de estimular el drenaje linfático de los miembros favoreciendo el pasaje de la linfa desde la extremidad hacia los confluentes linfovenosos.
Cuidado de la piel: Dado que en el linfedema existe un compromiso de la piel, pueden producirse infecciones (linfangitis o erisipelas) a partir de pequeños traumatismos o heridas cutáneas. Por ello es necesario mantener la piel hidratada, adecuar los cuidados de uñas (manicura y pedicura) así como uso de calzado adecuado.
Microcirugía linfática (LVA) o trasplante ganglionar: Se sugiere realizar siempre un periodo de tratamiento conservador (terapia descongestiva compleja) antes de plantear el tratamiento quirúrgico. El tipo de técnica (microcirugía derivativa, trasplante ganglionar, etc.) debe realizarse en centros especializados y analizando de manera personalizada los riesgos /beneficios.
Formación médica en patología linfática
La incidencia de cáncer a nivel mundial no deja de crecer, pero también se incrementa la supervivencia. Esta “cronificación” del cáncer, en especial de los tipos más frecuentes como el cáncer de mama y de próstata pueden predisponer al desarrollo de linfedemas secundarios que deben detectarse precozmente.
¿El linfedema se puede curar totalmente?
El linfedema es una condición crónica que no tiene cura definitiva, pero con las medidas adecuadas puede controlarse e inclusive normalizar el volumen del miembro y mantenerlo controlado de por vida.
¿Qué es la erisipela y por qué es peligrosa en el linfedema?
Es una infección bacteriana de la piel. En pacientes con linfedema es grave porque el sistema linfático local no defiende bien, pudiendo empeorar el edema y dañar más los vasos linfáticos. Requiere antibiótico inmediato.
¿Puedo viajar en avión si tengo linfedema?
Sí, pero es altamente recomendable usar la prenda de compresión prescrita por el médico durante el vuelo, ya que la baja presión de la cabina puede aumentar la hinchazón.
¿El calor empeora el linfedema?
Sí. El calor produce vasodilatación, lo que aumenta la filtración de líquido y sobrecarga el sistema linfático. Se deben evitar saunas, baños muy calientes y exposición solar directa prolongada en la zona afectada.
¿Es bueno el ejercicio de fuerza para el linfedema?
Contrario a mitos antiguos, el ejercicio de fuerza progresivo y supervisado es beneficioso, siempre que se realice con la prenda de compresión puesta, ya que la bomba muscular ayuda a mover la linfa.

Soy la Dra. Emilce Insua, número de Colegiado 282840137. Llevo más de 40 años entendiendo que no existen enfermedades, sino enfermos.
Mi enfoque, el Idealismo Práctico™ en Medicina, une el rigor del diagnóstico personalizado que permita llegar a soluciones reales y duraderas para la salud de mis pacientes y la formación de mis colegas.